草むらで翅を響かせるマツムシ。東京都日野市にて。
「チン・チロリン」の虫の音は、「当日は私たちのことにも触れてくださいね」との呼びかけにも聴こえるし、「もうすぐ締め切り!」とのアラートにも聞こえてくる。





〇人工知能と病理診断
「人工知能が病理診断を担うようになれば病理医はいなくなる」そう本気で話す専門家がいる。わたしはナンセンスと思っているのだが、画像解析ソフトとディープラーニングを駆使して、病理医の診断能力に追いつけ追い越せというスローガンを掲げる研究は目白押しである。日本ではずっと病理医不足が叫ばれてきたから、それって朗報じゃないかという話にもなるが、われわれ病理医の価値は果たして脅かされるのだろうか。
以前、仲野徹先生と対談した際もAIによる病理診断はかなり話題になった。肺がんの病理診断のAIによる正診率は97%で、病理医とほぼ同じレベルなんだよと仲野徹先生が興奮気味におっしゃっていて、わたしも急いでその論文をあとで確認しにいったりした。
でも、よく考えると97%の正診率はだいぶ低すぎる気がする。97%ということは、100回の診断のうち3回間違えるということである。そんなに間違えたら臨床医からの信頼はなくなるように思う。たとえひとりの病理医の誤診が何万件のうちのたった一度だとしても、患者さんにとっては一生に一度のまさに命がけの病理診断かもしれない。大きな誤診は許されない。少なくとも良悪性については99.9%くらいの正診率を目指すつもりでいる。
それにもうひとつの疑問。その病理診断が「正診」であるとは誰がどうやって決めているのか。ほかの病理医なのか、あるいは遺伝子の診断との整合性をいっているのだろうか。よくわからない。簡単に正診であるとジャッジできるというひとがいたら、そのひとは病理診断のことをよくわかっていないに違いない。病理診断は、基本、数値化するのが困難な形態の類似を根拠に、最終的には、えいや!と病理医がラベルづけをするものなのだから。
いずれにしても、AIの病理診断でいちばん問題になるのは、だれがその責任を負うかという話である。わたしの診断とAIの診断が食い違ったとき、どちらを選択しますか?と患者さんに選ばせる訳にはいかない。おぐらってやつは、おしゃべりな病理医らしい。黙って診断をするやつの方が信用できそうだからと、AIの診断を選択した患者さんがいたとする。その結果、その患者さんになんらかの不利益が生じて、仮にわたしの診断が「正診」だとみなされたとしたら、AIは責任を負えるのだろうか。倫理的問題が立ちはだかる。
〇病理医は身銭を切っているのか?
要するに、わたしたち病理医は当然、医師としての義務と責任を負っているということころがAIとの大きな違いである。誤診のリスクを背負い、その責任を負う覚悟のもと仕事をしているということだ。最近のわたしの師匠、タレブの言葉でいえば、病理医は、「身銭を切っている」のだ。誰かのせいにしないで、自分がすべてを引き受ける覚悟。口先ばかりで、何か問題が勃発すると、別の何かのせいにしたり、言葉尻だけを弁解し続け逃げ回る政治家とは異なる(と、思っている)。
でも、病理医って本当に本当に身銭を切っているのだろうか。基本的に病理診断の説明は、患者さんの主治医である臨床医からなされる。そのため、病理医は多くの場合、臨床医の後ろに隠れる形になっている。なんとなく臨床医に守られているような感じがして、臨床医に身銭を切らしている気もしてくる。
いつも感じるのは臨床医の苦労である。特に難しい症例で悩んだ末に、曖昧な病理診断しかできなかった場合、なおさらそう思う。どのように患者さんに説明されるのだろう?患者さんは納得されるのだろうか。臨床医の患者さんへの説明する姿を想像しいつも頭が下がる。
それなら病理医が直接患者さんの前に登場した方がいいのだろうか。だいぶ前から病理外来という話がちらほら取り上げられ、実践されている病理医もいる。病理外来では、病理診断の結果を患者さんに病理医が直接説明する。外来にふたりで覗けるディスカッション顕微鏡を用意したりして、患者さんが自分のがん細胞を覗けたりする施設もあるようである。一時期、わたしの病院でも院長先生から病理外来ってどうなの?という相談を受けたこともあった。
しかし、反対の意見が多い。わたしもどちらかというとそちらよりである。ひとつは診断精度の問題である。AIはどんな患者さん相手であっても忖度一切なしの病理診断をすると思うが、病理医は、様々な状況下において、良い意味でも、時に悪い意味でも、揺れ動きながら病理診断をくだすのが実際である。例えば、同じ子宮がんの診断でも80歳の方の診断と25歳で妊娠を熱望している方では病理診断にかかってくるプレッシャーや重みはどうしても変わってくる。患者さんの境遇を知ることで診断がぶれる可能性が出てくる。病理外来によって、実際に患者さんに会い、その人との関係が深まることになると、診断精度に影響してくるかもしれない。
もうひとつは、病理医の説明能力である。わたしも自称おしゃべりな病理医として、今まで一般の方々にもなるべくわかりやすいように病気の説明をしてきたつもりであるが、一般の方に誤解のないように専門性の極めて高い病理診断を説明することはとても難しい。何度も患者さんと対話して、どんな価値観を持ち、どの程度の理解力を持っているのか、十分にわかっていないと、いきなり初めて会ったひとに病理診断を説明することは誤解のもとになるように思う。病理医はやはり臨床医の後ろに回り、姿の見えないもう一人の主治医として粛々と病理診断をしていた方がよいように思う。
〇病理医のインストラクション・スキル
「説明の方法」に関しては、イシス編集学校でも花伝所を皮切りに、師範代、師範、火元組の経験を通して、試行錯誤してきた。リチャード・ワーマンは、理解の秘密には説明の方法が潜んでいるんだと説いた。でも病理医のそれは、患者さんに対してではなく臨床医をはじめとした医療スタッフにこそ発揮されるべきだろうと思う。
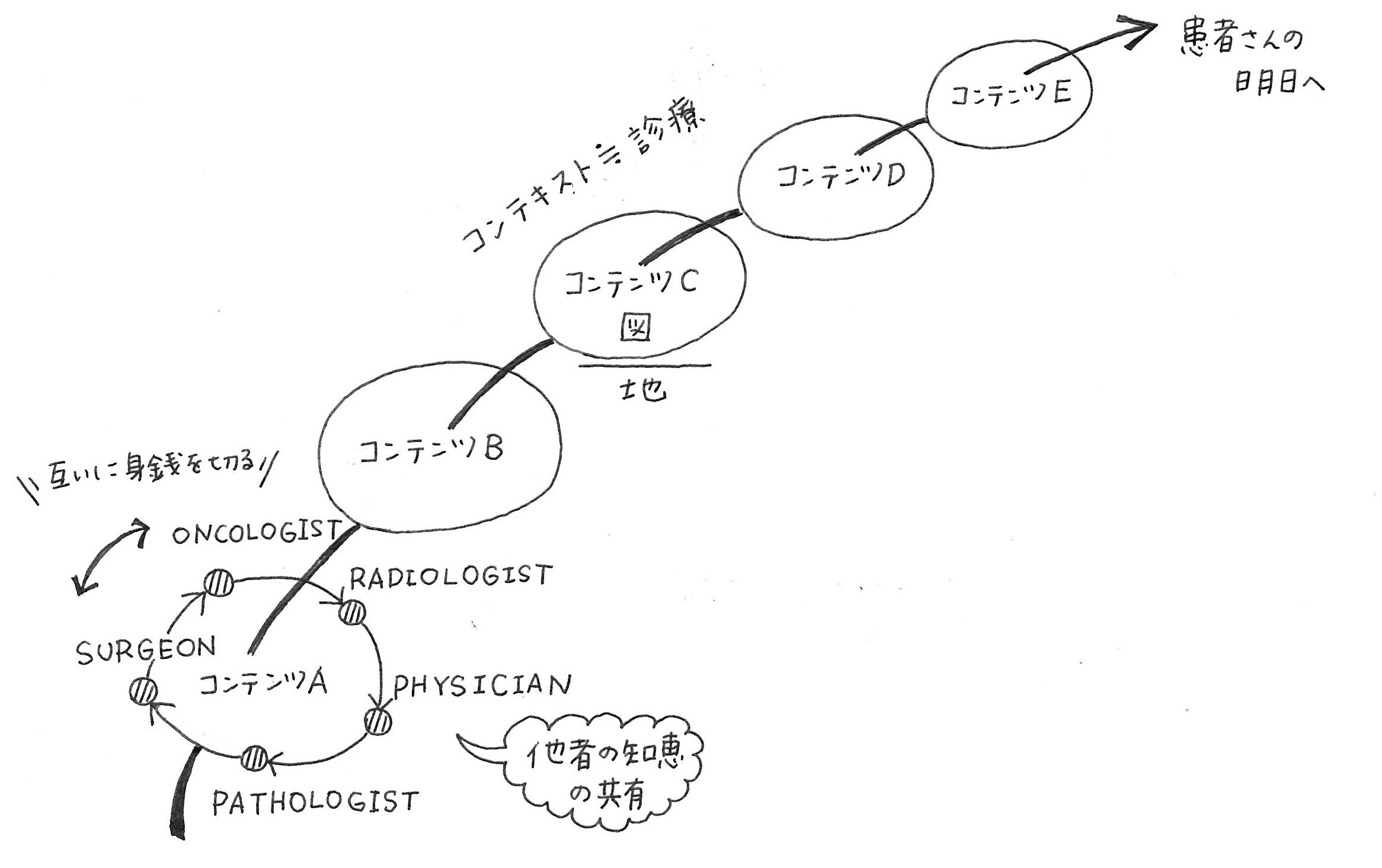
病理医は、Doctor’s doctorとカッコ良く呼ばれることがある。臨床医に病態を説明することが多いからである。わたしの勤める病院では、通常の病理診断に加えて定期的に、外科、産婦人科、泌尿器科、脳神経外科、血液内科等々、悪性腫瘍の診療を行っているありとあらゆる診療科と「病理カンファレンス」を行っている。そこでは、臨床医から臨床所見の概要が説明され、病理医が、摘出された組織の病理診断についての説明を行い、患者さんの病気の程度、予後、これからの治療方針等について話し合われる。また、一日に何度かは、ふらりと病理検査室にやってきた臨床医が、診療の相談を持ち掛けてくることも少なくない。
そういった場では、患者さんに病状説明するのとは異なる、インストラクション・スキルが必要になってくる。特に重要なのは、千夜千冊1296夜、リチャード・ワーマンの『理解の秘密』の以下の部分である。
インストラクションには、「社会の解読を促すインストラクション」がひそんでいるということになり、それを明日に向けて発信するのが
仕事だとすれば、ここでは「他者の知恵」を取りこむことこそ、新たなインストラクションになりうるのである。
病理カンファレンスにおける「明日」とは、患者さんの明日のことである。患者さんにとってベストな明日になるように、「他者の知恵」を取り込むこと最も重要になってくる。ここでの他者の知恵とは、当然、自分とは異なる専門を持った医療スタッフの意見である。病理カンファレンスの場合は、臨床医にとって病理医が、病理医にとって臨床医の意見が他者の知恵となり、それをどれだけ交し合って、患者さんの診療に活かすか、ということが診療の質を決めていく。病理医のわたしたちも臨床医の患者さんから受ける印象であるとか、画像所見の読みといった「他者の知恵」を存分に聞き出して、そこに自分たちが下した病理診断を重ねて、病気の解釈をさらに深めていくことになる。
人工知能は、この手のインストラクション・スキルについては、生身の病理医には絶対及ぶまい。臨床医の逡巡する気配を感じて、背中を押してあげる一言を、身銭を切って投げかけられるのは病理医だけだろう。つまり、「身銭を切るインストラクション」というものは、人工知能には絶対無理である!
もう一人の主治医であることを誇りに思って、今日も顕微鏡に向かう。
医療のインストラクション
小倉加奈子
編集的先達:ブライアン・グリーン。病理医で、妻で、二児の母で、天然”じゅんちゃん”の娘、そしてイシス編集学校「析匠」。仕事も生活もイシスもすべて重ねて超加速する編集アスリート。『おしゃべり病理医』シリーズ本の執筆から経産省STEAMライブラリー教材「おしゃべり病理医のMEdit Lab」開発し、順天堂大学内に「MEdit Lab 順天堂大学STEAM教育研究会」http://meditlab.jpを発足。野望は、編集工学パンデミック。
「御意写さん」。松岡校長からいただい書だ。仕事部屋に飾っている。病理診断の本質が凝縮されたような書で、診断に悩み、ふと顕微鏡から目を離した私に「おいしゃさん、細胞の形の意味をもっと問いなさい」と語りかけてくれている。 […]
苗代主義と医学教育◢◤[遊姿綴箋] リレーコラム:小倉加奈子
医学知識が2倍になるまでにかかる日数を調査した研究がある。1950年頃は、50年かかっていた試算が、私が医学部を卒業した2002年ころには5年、そして2020年の段階ではどうなっていたか。──なんと、73日である。 &n […]
漢方医学という方法◢◤[遊姿綴箋] リレーコラム:小倉加奈子
干支は、基本的に中国やアジアの漢字文化圏において、年・月・日・時や方位、さらにはことがらの順序をあらわし、陰陽五行説などと結合してさまざまな占いや呪術にも応用される。東洋医学の中でも「中医学」は、主にその陰陽五行説を基盤 […]
クリスマスを堪能するドクターたち◢◤[遊姿綴箋] リレーコラム:小倉加奈子
◆メス納め?ガス納め? 365日、年中無休の医療機関。クリスマスも正月もない、というイメージをお持ちの方が少なくないと思うのですが、年末の院内行事はかなり華やかです。コロナ禍ではさすがにそんな余裕はありませ […]
現在、MEdit Labでは、高校生たちに医学をテーマにしたボードゲームづくりを体験してもらっている。私が書いたコラムに「いいね!」してくれた、ただそれだけを伝手に、強引にもお近づきになった山本貴光さんが、ずっとこのワー […]





コメント
1~3件/3件
2025-07-15

草むらで翅を響かせるマツムシ。東京都日野市にて。
「チン・チロリン」の虫の音は、「当日は私たちのことにも触れてくださいね」との呼びかけにも聴こえるし、「もうすぐ締め切り!」とのアラートにも聞こえてくる。
2025-07-13

『野望の王国』原作:雁屋哲、作画:由起賢二
セカイ系が猖獗を極める以前、世界征服とはこういうものだった!
目標は自らが世界最高の権力者となり、理想の王国を築くこと。ただそれだけ。あとはただひたすら死闘に次ぐ死闘!そして足掛け六年、全28巻費やして達成したのは、ようやく一地方都市の制圧だけだった。世界征服までの道のりはあまりにも長い!
2025-07-08

結婚飛行のために巣内から出てきたヤマトシロアリの羽アリたち。
配信の中で触れられているのはハチ目アリ科の一種と思われるが、こちらはゴキブリ目。
昆虫の複数の分類群で、祭りのアーキタイプが平行進化している。